همانطور که در مقالهی ناباروری نیز اشاره شده است، دستگاه تولیدمثلی زنان مشابه دستگاه تولیدمثلی مردان، با کمک غدد درونریز و هورمونهای آنها (شامل هورمون استروژن) تنظیم و عمل میکند. این هورمونهای تنظیم کننده عبارتند از:
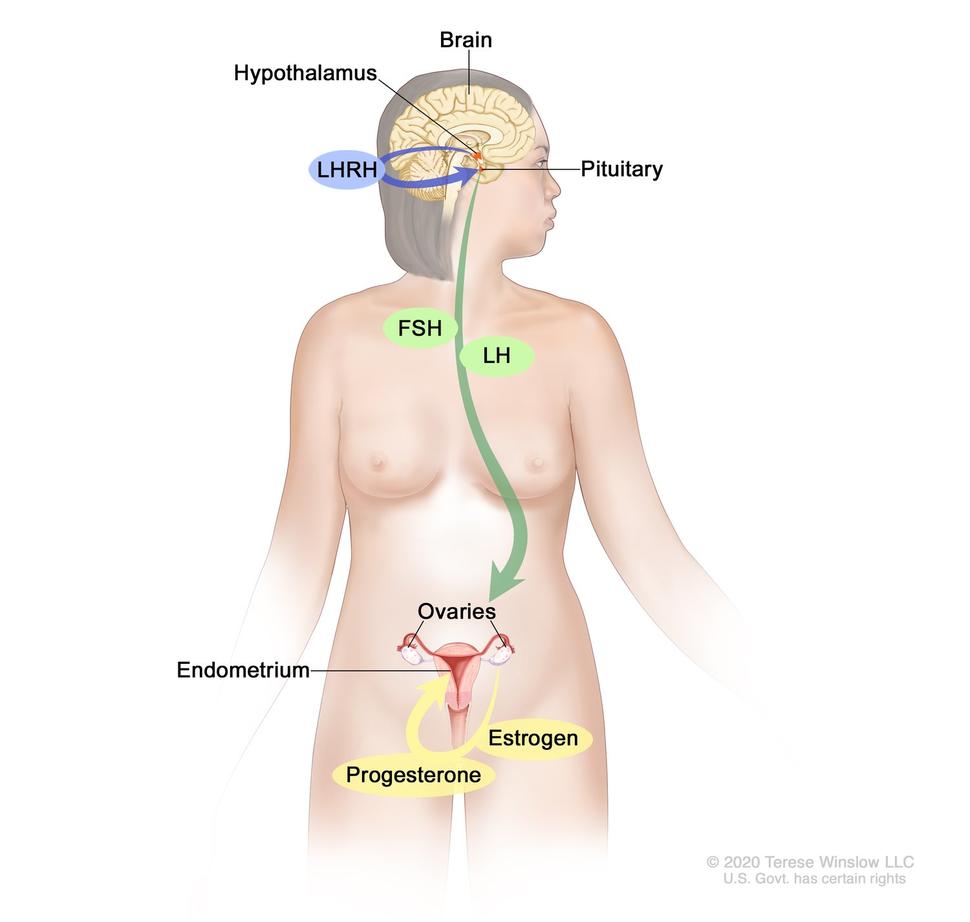
1. هورمونهای محرکی که از هیپوتالاموس آزاد میشوند تحت عنوان : GnRH. این هورمون بصورت پالسی و منظم و حدود هر 90 دقیقه از هیپوتالاموس ترشح میشود (هم در مردان و هم در زنان).
2. هورمونهایی که از هیپوفیز قدامی و تحت تاثیر هورمونی که از هیپوتالاموس میآید (GnRH) ترشح میشوند به نامهای: هورمون محرک فولیکولی (FSH) و هورمون لوتئینی کننده (LH).
3. هورمونهای مترشحه از تخمدانها به نامهای: استروژن و پروژسترون. این دو هورمون از تخمدان و تحت تاثیر هورمونهای که از هیپوفیز قدامی آزاد میشوند، ترشح میشوند.
در این مقاله به توضیح استروژن و عملکرد و فواید آن میپردازیم.
هورمون استروژن (استرون، استرادیول، استریول) یک هورمون استروئیدی در بدن خانمها و مخصوصا مرتبط با دستگاه تناسلی زنان بوده و بنابراین مسئول ایجاد خصوصیات جنسی زنانه میباشد.
نقش عمده و مرکزی استروژن، تغییر رونویسی ژنها در اندامهای مختلف بدن انسان و مخصوصا در رحم و واژن است بهاین صورت که استروژن ابتدا به گیرندههای خاص خود بهعنوان فاکتور رونویسی از هسته، متصل میشود.
سپس این فاکتور و استروژنِ متصل به آن، به توالیهای ژنیِ موردنظر متصل شده، امکان تغییر رونویسی از آن را فراهم کرده و بهاینصورت رحم و واژن را تنظیم میکند.
هورمون استروژن بهصورت آزاد یا متصل به پروتئین( گلوبولین یا (SHBG)، آلبومین) درگردش خون بدن وارد شده و میچرخد تا به اندام هدف برسد.
استروژن آزاد که به پروتئین متصل نیست، این قابلیت را دارد که بدون نیاز به تنظیمِ خاصی، وارد سلول شده و در آن منتشر شود. همانند تمام هورمونهای بدن، استروزن نیز گیرندههای مخصوص خود (در سیتوپلاسم سلول) دارد: گیرندههای آلفا استروژن و بتا استروژن.
هورمون استروژن بعد از اتصال به گیرندههای خود در سیتوپلاسم، وارد هستهی سلول میشود تا پاسخ مناسب در سلول القا کند.
استروژن نیز مانند تمام هورمونهای بدن، باید تنظیم و بررسی شود تا از حد مجاز بیشتر یا کمتر نشود. سطح این هورمون در بدن، با یک فیدبک (بازخورد) منفی تنظیم میشود (سطح استروژن خون توسط هیپوتالاموس اندازه گرفته شده و درصورت زیاد بودنِ آن، عملکرد هیپوتالاموس و هیپوفیز مهار شده و درنتیجه هورمونهای محرک تولید استروژن از تخمدانها، کاهش مییابد.
هورمون استروژن بعد از اینکه کارش در بدن و نیمه عمرش نیز به پایان رسید، وارد کبد شده و بعد از متابولیزه شدن، از طریق ادرار دفع میشود.
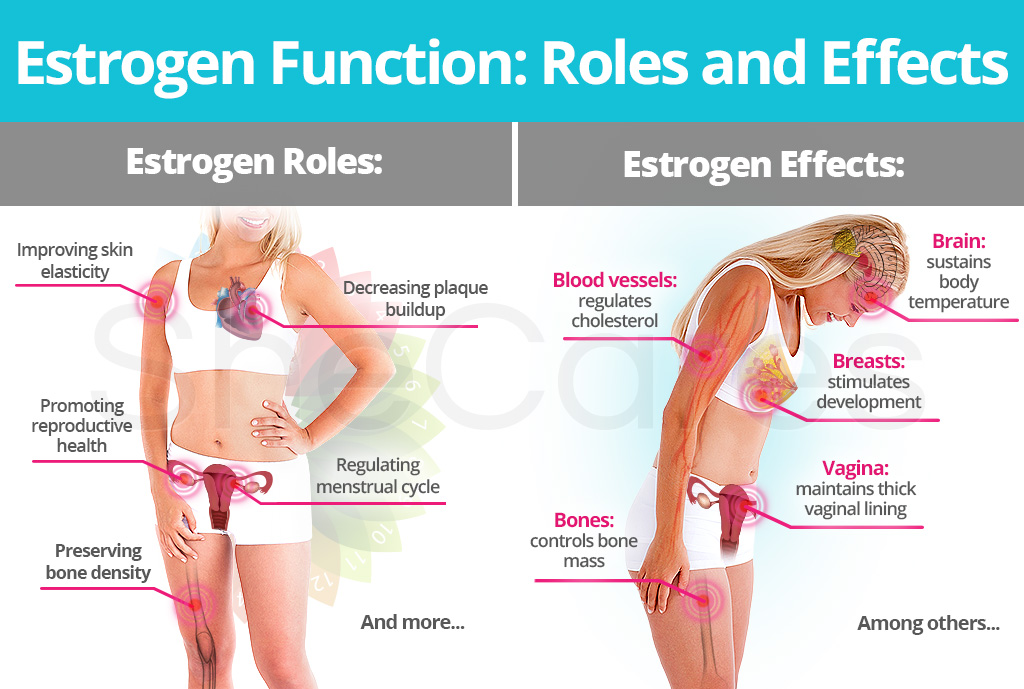
اثرات استروژن بر سیستمهای مختلف بدن:
پستان:
استروژن در سن بلوغ ترشح شده و باعث ایجاد و تکامل بافت پستان (بافت غددی و تغییرات پارانشیمی)، توسعه و تکامل مجاری پستانی و بافت چربی پستان هم در سن بلوغ و هم در زمان بارداری میشود.
لازم به ذکر است، استروژن باعث شکلدهی به بافت پستان میشود طوری که بافت پستان مرد از زن تحت تاثیر استروژن از هم متمایز میشوند اما این هورمون به تنهایی در تکامل پستان دخیل نیست. برای رشد نهایی و کامل بافت پستان، به هورمون پروژسترون و پرولاکتین نیز نیاز است.
رحم:
همانطور که میدانید، یک چرخه قاعدگی طبیعی از دو فاز فولیکولی و لوتئال تشکیل شده است. در فاز فولیکولی، استروژن به سلولهای اندومتر (سلولهای پوششی رحمی) کمک میکند تا تکثیر پیدا کنند و درنتیجه رحم را برای بارداری و افزایش ضخامت آماده میکند.
همچنین در سالهای اول بعد از بلوغ، رحم تحت تاثیر این هورمون شروع به رشد کرده و سایز آن حدودا 2 تا 3 برابر میشود. بهعبارتی استروژن هم باعث رشد بافت استرومایی رحم و هم باعث رشد بسیار زیاد بافت غددی آن میشود.
پیشگیری از بارداری:
استروژن یا اتینیل استرادیول، یکی از اجزای قرصهای پیشگیری از بارداری است. مصرف این قرصها باعث فعال شدن فیدبک منفی (که در بالا اشاره شد) میشود.
بهاین صورت که باعث مهار ترشحGnRH از هیپوتالاموس و درنتیجه مهار ترشح هورمون FSH و LH از هیپوفیز قدامی شده و درنهایت باعث جلوگیری از تخمک گذاری میشود.
واژن:
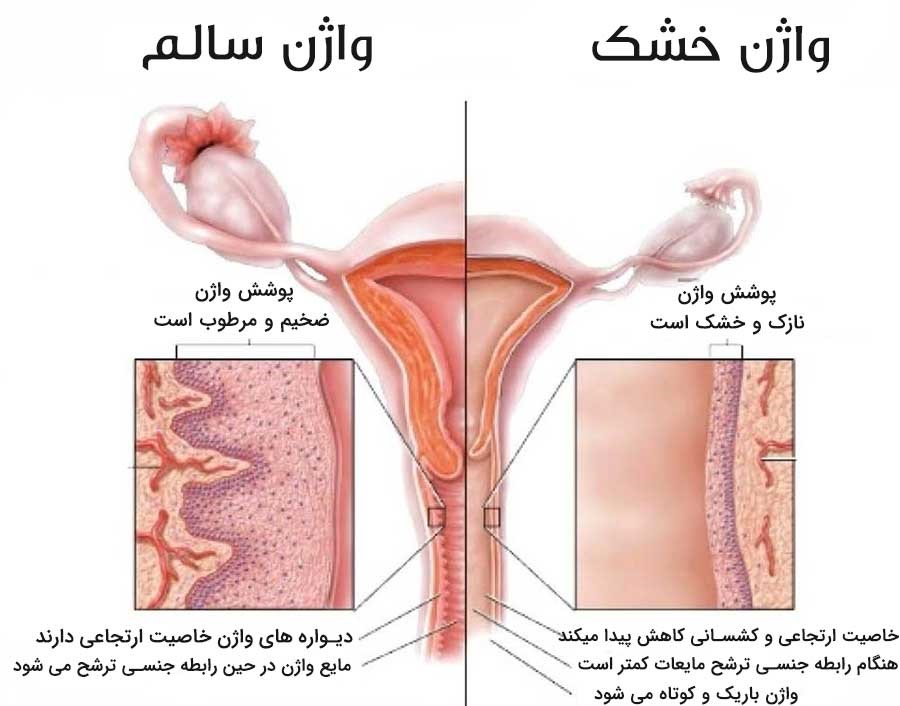
سلولهای مخاطی پوششی واژن تحت تاثیر استروژن تکثیر و رشد پیدا میکنند. هنگامی که استروژن بدن کم میشود مثلا در یائسگی، مخاط واژن حمایت خود را از دست داده و نازک میشود و علائم خشکی و چروکیدگی (آتروفی ولوواژینال) را از خود نشان میدهد. بنابراین استروژن باعث کاهش حساسیت واژن و رحم به ضربه یا ابتلا به عفونتهای رحمی و واژینال میشود.
استخوان:
در زمان بلوغ، هورمون استروژن باعث افزایش رشد استخوان های بلند و کمک به اتصال صفحات رشد اپی فیزی میشود. جالب است بدانید که اثرات استروژن در تقویت و رشد استخوانهای بلند در زنان، از اثرات تستوسترون در بافت استخوانی مردان بیشتر است.
هورمون استروژن موجب مهار فعالیت استئوکلاستها (سلول هایی در استخوان که مسئول تجزیه بافت استخوانی هستند) میشود واز این طریق مانع ایجاد پوکی استخوان میشود. بنابراین یکی از راههای جلوگیری از پوکی استخوان در خانمهای یائسه، استفاده از هورمون استروژن یا اصطلاحا هورمون تراپی میباشد.
قلبی عروقی:
استروژن باعث بالارفتن سطوح سرمی چربیهای خوب یا لیپید های دارای چگالی بالا (HDL) و تری گلیسیرید و کم کردن سطح سرمی چربیهای بد (LDL) و کلسترول خون، باعث کاهش خطر ابتلا به بیماری های قلبی عروقی در خانمها بخصوص خانمهای یائسه که تحت درمان هورمون تراپی هستند، میشود.
مو:
استروژن اثرات زیادی روی توزیع موها و پراکندگی آنها ندارد. درواقع بعد از بلوغ کم کم موها در نواحی زیربغل و ناحیه تناسلی رشد میکنند اما علت این اتفاق، افزایش تولید آندروژنها (هورمونهای مردانه) توسط غدد ادرنال میباشد که درنهایت باعث افزایش رشد موها در این نواحی میشود.
تأثیر بر pH واژن:
PH واژن قبل از یائسگی حدودا بین 4.5 تا 6.0 است. استروژن بر روی سلولهای اپیتلیوم واژن و سرویکس اثر گذاشته و باعث افزایش ترشح پروتون (H+) میشود درنتیجه محیط را اسیدی میکند. بعد از یائسگی به علت کاهش استروژن، PH واژن افزایش یافته (حدود 6.5 تا 7 میشود) و درنتیجه محیط واژن قلیایی میشود.
افزایش PH واژن و قلیایی شدن آن باعث افزایش استعداد ابتلا به عفونتهای واژینال یا ادراری و خارش و خشکی واژن و درد حین مقاربت میشود (تمامی این علائم معمولا بعد از یائسگی بروز میکنند) همچنین قلیایی شدن فضای واژن با تشکیل تومور در دهانه رحم نیز ارتباط دارد.
آیا میشود از استروژن در درمان بیماریها استفاده کرد؟
بله! از استروژن در موارد بالینی زیر میتوان بهره برد:
- نارسایی اولیه تخمدان (زمانی که تعداد تخمکهای آزادشده کمتر از حد طبیعی است)
- کم کاری غدد جنسی زنانه
- در درمان علامتی بعد از یائسگی مانند چروکیدگی (آتروفی) ولوواژینال، مقاربت دردناک، گرگرفتن و تعریق زیاد شبانه و همچنین در برخی موارد برای پیشگیری پوکی استخوان نیز استفاده میشود.
- از بین انواع استروژن که بالاتر ذکر کردیم، استرادیول رایج ترین نوع استروژن برای هورمون تراپی (HRT) در درمان علامت های بعد از یائسگی است.
برخی مطالعات نتایجی منتشر کردند مبنی بر اینکه هورمون تراپی با استروژن برای زنان یائسه، نتایج امیدوارکنندهای را درمورد کاهش خطر پوکی استخوان، بیماری عروق کرونر و مرگ و میر نشان داده است.
با این حال امروزه به دلیل نتایج ضد و نقیض برخی مطالعات، بیشتر از ترکیبات موضعی استروژن استفاده میشود.
- قرص ضد بارداری در پیشگیری از بارداری
- موارد متوسط آکنه ولگاریس
انواع فرآورده های استروژنی:
خوراکی:
- استروژن: کونژوگه با دوزهای 0.3 میلیگرم، 0.625 میلیگرم، 0.9 میلیگرم و 1.25 میلیگرم موجود است.
- استرادیول: با دوزهای 0.5 میلیگرم، 1 میلیگرم و 2 میلیگرم موجود است.
- قرص اتینیل استرادیول: 1 میلیگرم/30 میکروگرم برای پیشگیری از بارداری موجود است.
حلقه واژنی:
• حلقه واژینال حاوی ترکیبی از استروژن/اتینیل استرادیول برای پیشگیری از بارداری: 0.12 میلیگرم/0.015 میلیگرم در روز.
• حلقه واژن حاوی فقط استرادیول برای چروکیدگی (آنروفی) ولوواژینال: 7.5 میکروگرم در روز
تزریق عضلانی:
- استرادیول والرات: با دوزهای 10 میلیگرم در میلیلیتر، 20 میلیگرم در میلیلیتر و 40 میلیگرم در میلیلیتر.
- استرادیول سیپیونات: با دوز 5 میلیگرم در میلیلیتر (درصورت وجود علائم متوسط تا شدید یائسگی)
فرآوردههای پوستی:
به صورت کرم موضعی، اسپری موضعی، کرم واژینال، قرص واژینال و چسب
- ژل موضعی استرادیول (0.006%)
- اسپری استرادیول (بصورت موضعی و روی سطح داخلی ساعد مالیده میشود)
- قرص استرادیول همی هیدرات ( استفاده موضعی واژینال )
- استروژن، کرم واژینال کونژوگه: 0.625 میلیگرم در هر گرم
- پچ های (چسبهای) پوستی استرادیول
در این مقاله از وبلاگ لاویا سعی کردیم درمورداس صحبت کنیم. همانطور که دیدید استروژن هورمون بسیار مهمی در سیستم تناسلی و تولید مثلی زنان تلقی میشود. طی مقالات بعدی به سایر هورمونهای مهم جنسی به تفصیل خواهیم پرداخت. با ما همراه باشید.
سلامتی همیشگی شما؛ آرزوی ماست: تیم لاویا