امروزه به غلط گفته شده كه ويروس HTLV-1، ویروس ايدز خراسانی است، در صورتي كه ویروس HTLV-1 هيچ رابطه اي با «اچ. آي. وي» و يا بيماري «ايدز» ندارد و تنها از نظر خانوادگي، منشأ آنها يكي است (رجوع کنید به مقالهی HIV).
هم اكنون حدود 20 ميليون نفر در سراسر جهان ناقل اين ويروس هستند اما اين ويروس در برخي مناطق نظير جنوب ژاپن، كشورهاي حوزه كارائيب، آفريقاي نيمه صحرايي، آمريكاي جنوبي، برخي جزاير قاره اقيانوسيه و شمال شرق ايران شيوع بيشتري دارد.
این ویروس تا بیست سال علامت ندارد و بعد از این مدت ممکن است علائم آن به صورت فلج اندام خود را نشان دهد. این ویروس مانند ایدز کشنده نیست، ولی قابل انتقال است و انتقال آن از طریق رابطه جنسی پرخطر (بیشتر از زن به مرد انتقال مییابد)، دندانپزشکی یا انتقال خون، انتقال از مادر به نوزاد از طریق شیر مادر و معتادان تزریقی رخ میدهد. اين ويروس تا 97 درصد موارد بيماريِ جدیای ایجاد نميكند و مبتلايلان آن تا آخر عمر سالم ميمانند.
درصد بسیار کمی از افراد مبتلا به این ویروس، ممکن است به بیماریهای وابسته به این ویروس مانند بیماریهای عصبی یا ضایعات خونی مبتلا شوند. بيشترين شيوع ويروس HTLV-1 در نيشابور با 3.5 درصد گزارش شده و در ديگر شهرهاي خراسان رضوي مانند سبزوار و فريمان آمار كمتري از شيوع اين ويروس را دارند.
HTLV-1 در خانوادهی رتروویریده (Retroviridae) طبقه بندی میشود؛ ذره ویروسی کروی کوچکی است که اندازهی آن بین 100 تا 120 نانومتر است. این ویروس حاوی مادهی ژنتیک از جنس RNA است و در سطح خود مولکولهایی به نامهای گلیکوپروتئین 21 و گلیکوپروتئین 46 دارد که این مولکولها برای ویروس در اتصال آن به سلولهای گیرندهی میزبان ضروری هستند.
علائم ویروس HTLV-1
ابتلا به اين ويروس اغلب هيچ علامتي ندارد و افراد مبتلا به آن تا آخر عمر سالم هستند. تنها كساني كه براي انتقال خون، به بانك خون مراجعه ميكنند، چنانچه ناقل ويروس باشند با انجام آزمایشات غربالگري که روی همهی نمونههای خون در سازمان انتقال خون انجام میشود، متوجه وجود اين ويروس ميشوند. معمولاً براي كساني كه «HTLV-1» مثبت هستند، فرمهايي صادر ميشود كه جزء ناقلين سالم تا آخر عمرشان مراقبت میشوند.
ویروس HTLV-1 حدود 10 میلیون نفر را تاکنون در سراسر جهان تحت تاثیر قرار داده است. این ویروس مستقیما با یکی از تهاجمیترین بدخیمیهای سلول T ( نوعی سلول سیستم ایمنی بدن) مرتبط است: لوسمی (لنفوم) سلول T بزرگسالان (ATLL) و یک اختلال عصبی پیشرونده بهنام پاراپارزی اسپاستیک گرمسیری (میلوپاتی مرتبط با HTLV-1).
همچنین، بیمارانِ مبتلا به این ویروس نسبت به جمعیت افراد سالم، بیشتر مستعد ابتلا به بیماریهای عفونی مانند اِستِرونژیلوئیدازیس (نوعی عفونت انگلی) و سل هستند.
انتقال ویروسی
انتقال ویروس HTLV-1 عمدتا از طریق تماسِ سلول به سلول رخ میدهد. این درحالی است که سایر رتروویروسها (مانند ویروسHIV)، سلولهای عفونی را به شکل بدون سلول نیز منتشر میکنند. در واقع انتقال موثر ویریونها به سلولهای زنده آلوده نیاز دارد. این ویروس از سه راه عمودی (بیشتر از طریق شیردهی)، آمیزش جنسی و راه تزریقی منتقل میشود.
این موارد در ادامه مورد بحث قرار خواهند گرفت. همه مسیرها نیازمند انتقال سلولهای آلوده زنده برای افزایش انتقال ویروس با افزایش تعداد سلولهای آلوده هستند. برای تکثیر موفق ویروس، سلولهای آلودهی میزبان باید از سیستم ایمنی فرار کنند و تکثیر سلولی را تشدید و تقویت کنند.
ماندگاری ویروس
ویروس HTLV-1 با دو روش در مراحل مختلف عفونت در بدن میزبان دوام میآور : مرحله اول عفونت حاد، زمانی که انتقال سلول به سلول رخ میدهد، و مرحله دوم، مرحله مزمن، زمانی که ویروس با گسترش بصورت کلونال (کلونیهای ویروسی کنار هم) باقی میماند. در مرحله مزمن، خون فرد مبتلا به HTLV-1 حاوی کلونیهایی از تعداد زیادی سلول آلوده است، که آنها (سلولهای کلونی نام برده) همگی از یک سلول آلوده منفرد آمدهاند.
مسیرها و راههای انتقال ویروس HTLV-1:
همانطور که قبلا گفته شد، HTLV-1 می تواند از سه راه منتقل شود: انتقال از مادر به کودک، تماس جنسی، و از طریق خون آلوده به HTLV-1 یا فرآورده های خونی آلوده.
• انتقال از مادر به کودک
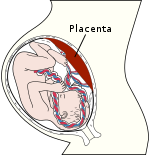
انتقال از مادر به کودک ممکن است از طریق جفت، حوالی زایمان یا از طریق شیردهی رخ دهد. مطالعات نشان میدهند که انتقال ویروس از طریق جفت و حوالی زایمان غیرمعمول و ناشایع است.
بنابراین، بیشتر موارد انتقال از مادر به کودک با مصرف شیر مادر اتفاق میافتد مطالعات نشان دادهاند که در واقع، انواع مختلفی از سلولهای موجود در شیر مادر مانند لنفوسیتها و ماکروفاژها (سلولهای سیستم ایمنی بدن) و سلول های اپیتلیال غدد پستانی میتوانند مستعد ابتلا به عفونت HTLV-1 باشند. محل ورود ویروس کاملاً مشخص نیست، اما لوزههای حلقی و روده گزینههای محتمل برای ورود ویروس هستند،
• انتقال جنسی HTLV-1
بسیاری از سوالات در مورد انتقال جنسی HTLV-1 بی پاسخ مانده اند. مطالعات نشان دادهاند که انتقال HTLV-1 از زن به مرد بسیار بیشتر است، اما تحقیقات اخیر نشان داده است که این تفاوت مانند قبل، قابل توجه نیست و انتقال مرد به زن میتواند نقش مهمتری ایفا کند.
در روش انتقال جنسی، ویروس از طریق مخاطی وارد بدن میشود، به عبارتی ویروس میتواند از طریق مخاط آسیب دیده (سوخته یا زخمی یا غیره) یا مخاط عفونی شده یا از طریق سلول های اپیتلیال (پوششی) منتقل شود.
در نتیجه، انتقال مرد به زن در مردانی که سابقه زخم دستگاه ادراری-تناسلی دارند محتملتر است. طبق مطالعات اخیر، مایع منی حاوی چندین نوع سلول است که میتوانند توسط این ویروس آلوده شوند، مانند سلولهای لنفوسیت T و ماکروفاژها و سلولهای دندریتیک (نوعی از سلولهای سیستم ایمنی بدن هستند).
همچنین در زنان آلوده به HTLV-1، سلولهای آلوده بیشتر در ترشحات دهانه رحم و کارسینوم (سرطان) دهانه رحم شناسایی شده اند. مکانیسم دقیق انتقال جنسی این ویروس هنوز در دست بررسی است.
• انتقال خون
انتقال ویروس از طریق خون میتواند با انتقال خونِ کامل یا فرآوردههای خونی سلولی و یا در زمینهی استفاده مشترک از سوزن آلوده در بین مصرف کنندگان مواد داخل وریدی (مانند معتادان تزریقی) اتفاق بیافتد.
جالب است بدانید طی مطالعهای که اخیرا انجام شده، نشان داده شده است که در افرادی که HTLV-1 را از طریق خون دریافت میکنند، استعداد ابتلا به اختلالات التهابی بیشتر از افراد سالم جمعیت عمومی است، در حالی که افرادی که این ویروس را طی شیردهی و از مادر خود دریافت میکنند، بیشتر در معرض ابتلا به بدخیمی های سلول T (سلول لنفوسیت T نوعی سلول در سیستم ایمنی بدن است) هستند.
بیماری های مرتبط با HTLV-1
HTLV-1 عامل ایجاد دو بیماری مرتبط است: لوسمی (لنفوم) سلول T بزرگسالان (ATLL) و پاراپارزی اسپاستیک گرمسیری (یا میلوپاتی مرتبط با ویروس HTLV-1). سایر بیماری های التهابی مانند یووئیت (التهاب چشمی) و درماتیت (التهاب پوستی) و بیماری های عفونی مانند استرونژیلوئیدازیس و سل نیز مرتبط هستند.
لوسمی-لنفوم سلول T بزرگسالان (ATLL)
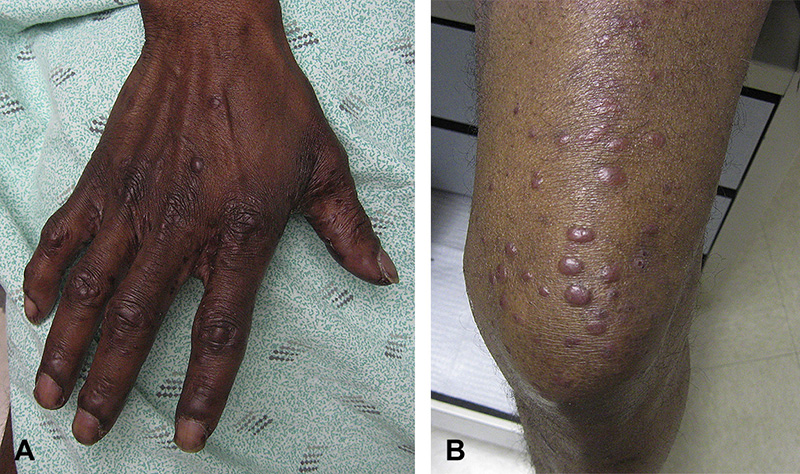
ATLL یک بدخیمی (سرطان) سلول T بسیار مهاجم است که سلول های لنفوسیت T آلوده به HTLV-1 را تحت تأثیر قرار میدهد. بسته به نوع فرعی ATLL، بیماران ممکن است علائم متعددی مثل تب، سرفه، یرقان (زردی پوست)، آسیت (جمع شدن آب در شکم) ، پلورال افیوژن (جمع شدن آّ در قفسه سینه) و عفونتهای فرصت طلب را نشان دهند.
مکانیسم دقیق ایجاد بیماری ATLL به طور کامل مشخص نیست، اگرچه ظاهرا مکانیسم ایجاد این بیماری، یک فرآیند سرطانزایی چند مرحلهای است که در آن عفونت HTLV-1 اولین مرحله است و بعد از آن، چندین اتفاق دیگر، به تبدیل سلول های T آلوده به HTLV-1 به سلولهای بدخیم سرطانی کمک میکنند.
درنهایت ATLL در نتیجهی تکثیر کلونال (شبیه کلونی) سلولهای آلوده به HTLV-1 به سلولهای بدخیم با روند پیشرونده ایجاد میشود. پروتئینهای تنظیمکننده در ویروس HTLV-1، (مانند پروتئین Tax، Rex و پروتئین زیپ) نقش مهمی در فرآیند ایجاد سرطان ATLL ایفا میکنند و باعث افزایش قدرت دوام یافتن ویروس، تحریک رشد و گسترش تومور میشوند.
درمان ATLL شامل استفاده از رژیم دارویی شیمیدرمانی CHOP (سیکلوفسفامید، دوکسوروبیسین، وینکریستین و پردنیزون) یا درمانهای مشابه CHOP است، همچنین زیدوودین و IFN-α نیز در برخی موارد استفاده میشود و در موارد خاص، بیمار بعد از دریافت شیمی درمانی، تحت عمل پیوند سلولهای بنیادی قرار میگیرد.
پاراپارِزی اِسپاستیک گرمسیری / میلوپاتی مرتبط با HTLV-1
ویروس HTLV-1 نوعی بیماری التهابی سیستم عصبی مرکزی به نام پاراپارزی اسپاستیک گرمسیری ایجاد میکند. بیماران مبتلا به این نوع پاراپارزی (فلج) ممکن است علائم عصبی مثل ضعف اندامهای تحتانی، کمر درد و اختلال عملکرد روده و مثانه (بی اختیاری ادرار و موفوع) در نتیجهی ضایعات نخاعی و از دست دادن میلین (ماده ای از جنس پروتئین و چربی، که در اطراف سلولهای عصبی میپیچد و علاوه بر عایق بودن، به افزایش سرعت انتقال پیامهای عصبی بین سلولهای عصبی کمک میکند) نشان دهند.
مطالعات نشان داده اند که در مایع مغزی نخاعی این بیماران، تجمع لنفوسیت های T اختصاصی HTLV-1 رخ میدهد که این لنفوسیتها از طرفی میتوانند سلولهای آلوده به HTLV-1 را بکشند، اما در عین حال سیتوکینهای (مواد) التهابی مانند اینترفرون گاما نیز آزاد میکنند که ممکن است به سلول های گلیال (سلولهای تولیدکنندهی میلین) و نورونها (سلولهای دستگاه عصبی) آسیب برساند.
درمان فعلی برای این بیماری شامل درمانهای ضدالتهاب مانند کورتیکواستروئیدها و اینترفرون آلفا و بتا است.
سایر بیماریهای مرتبط با HTLV-1:
- عفونت با ویروس HTLV-1 با بیماریهای التهابی مانند یووئیت (التهاب لایه میانی چشم)،
- ورم ملتحمهی چشم، سندرم سیکا (خشکی چشم)
- کراتیت بینابینی (التهاب عدسی چشم)، درماتیت عفونی (التهاب عفونی پوست)
- آرتریت (التهاب و تورم مفاصل)، میوزیت (التهاب ماهیچهها)، سندرم شوگرن (نوعی بیماری روماتولوژی)
- تیروئیدیت هاشیموتو
- بیماری گریوز (بزرگی تیروئید) مرتبط بوده
- همچنین با سایر بیماریهای عفونی مثل سل و استرونژیلوئیدازیس (نوعی عفونت انگلی) همراه است.
- عفونتهای فرصتطلب مانند سل، اغلب در بیماران مبتلا به ATLL ( به دلیل اینکه سیستم ایمنی ضعیف تری نسبت به افراد سالم دارند) ایجاد میشوند.
پیشگیری از انتقال و تکثیر عفونت:
جلوگیری از انتقال عمودی HTLV-1:
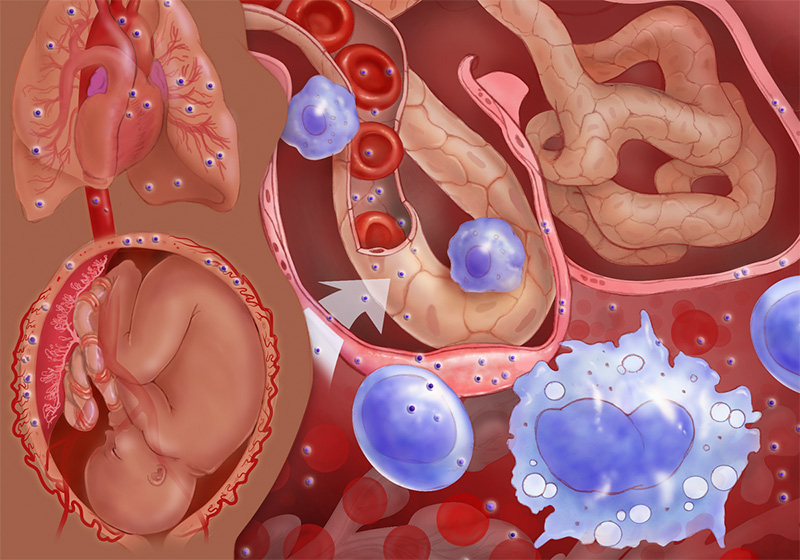
همانطور که قبلا گفته شد، انتقال از مادر به کودک می تواند از طریق جفت، حوالی زایمان یا از طریق شیردهی ایجاد شود. با این حال، انتقال از طریق جفت و حوالی زایمان غیر معمول است و بیشتر موارد انتقال عمودی با مصرف شیر مادر ایجاد میشود.
غربالگری قبل از تولد برای HTLV-1 باید در مناطقی که شیوع ویروس بیشتر است، انجام شود، همچنین اطلاعات دقیق در مورد HTLV-1، و نحوهی انتقال آن از مادر به کودک و نحوهی تغذیهی درست نوزاد باید در اختیار خانوادهها قرار گیرد.
همچنین توصیه میشود برای جلوگیری از انتقال ویروس HTLV-1 از طریق شیر مادر، از شیر خشک یا شیردهی انحصاری برای حداکثر 3 ماه استفاده شود، به جز برای نوزادان خاص، مانند نوزادان نارس یا نوازادان متولد شده در کشورهای در حال توسعه با خطر سوء تغذیه (در این موارد، برای جلوگیری از ابتلای نوزاد به عوارض و مشکلات بیشتر، تغذیه با شیر مادر انجام میشود).

انتقال خون:
انتقال خون یکی دیگر از راه های انتقال احتمالی است و یک خطر بزرگ برای توسعه HAM/TSP در نظر گرفته می شود. غربالگری اهداکنندگان خون یک استراتژی پیشگیری موثر برای انتقال HTLV-1 است.
در مورد مناطق غیر بومی HTLV-1، خطر ابتلا به عفونت HTLV-1 ممکن است در برخی از جمعیت های اهداکننده انتخاب شده، مانند مهاجران از مناطق بومی، با توصیه هایی در مورد سیاست ها برای جذب اهداکننده انتخابی افزایش یابد.
برای کشورهای در حال توسعه، هزینه کیت تست غربالگری وارداتی بالا است. باید استراتژی های مقرون به صرفه تری برای غربالگری اهداکنندگان خون ایجاد شود.
انتقال جنسی:
مشاوره برای پیشگیری از عفونتهای منتقله از راه جنسی شامل استفاده از کاندوم و اجتناب از شرکای جنسی متعدد و ناشناخته جزئ مهمی از فرآیند پیشگیری از انتقال گستردهی این ویروس است. دسترسی به اطلاعات صحیح در مورد عفونت HTLV-1 و مشاوره مناسب در این باره نیز ضروری است، چرا که داوطلبان اهدای خون و افرادی که از نظر جنسی فال هستند، معمولاً بدون علامت اند.
درمان ویروس HTLV-1
مطالعات نتایج مثبت و اثر بخشی در مورد استفاده از داروهای زیدووودین و اینترفرون در بیماران مبتلا به ATLL نشان داده اند، با این وجود هیچ درمان موثری برای HTLV-1 تاکنون بصورت قطعی گزارش نشده است. بنابراین لازم است استراتژیهای پیشگیری از انتقال این ویروس جدی گرفته شود تا از پخش و منتشر شدن ویروس در سطح جامعه جلوگیری شود.
همچنین در اواخر دهه 80 تا اوایل دهه 90 برخی ترکیبات مانند زیدووودین بعنوان واکسن در برخی جانوران مانند موشها یا خرگوشهای سفید نیوزلندی آزمایش شدند. نتایج اولیه استفاده از این واکسنها تا حدودی اثر بخش و مثبت بود اما هنوز نیاز به تحقیقات بیشتری جهت تایید قطعی اثربخشی واکسنهای ضد این ویروس، لازم است.
سخن پایانی:
پرداختن به ویروس HTLV-1 و عوارض و نحوه انتقال آن، به این دلیل اهمیت دارد: که، این ویروس عامل بوجود آمدن تعدادی از بیماریها است که تاکنون هیچ گونه درمان موثری برای آنها وجود ندارد. بنابراین تا زمانیکه درمان موثر برای این عفونت و بیماریهای مرتبط با آن پیدا شود، لازم است استراتژیهای پیشگیری جدی گرفته شوند.
سلامتی همیشگی شما،آرزوی ماست : تیم لاویا